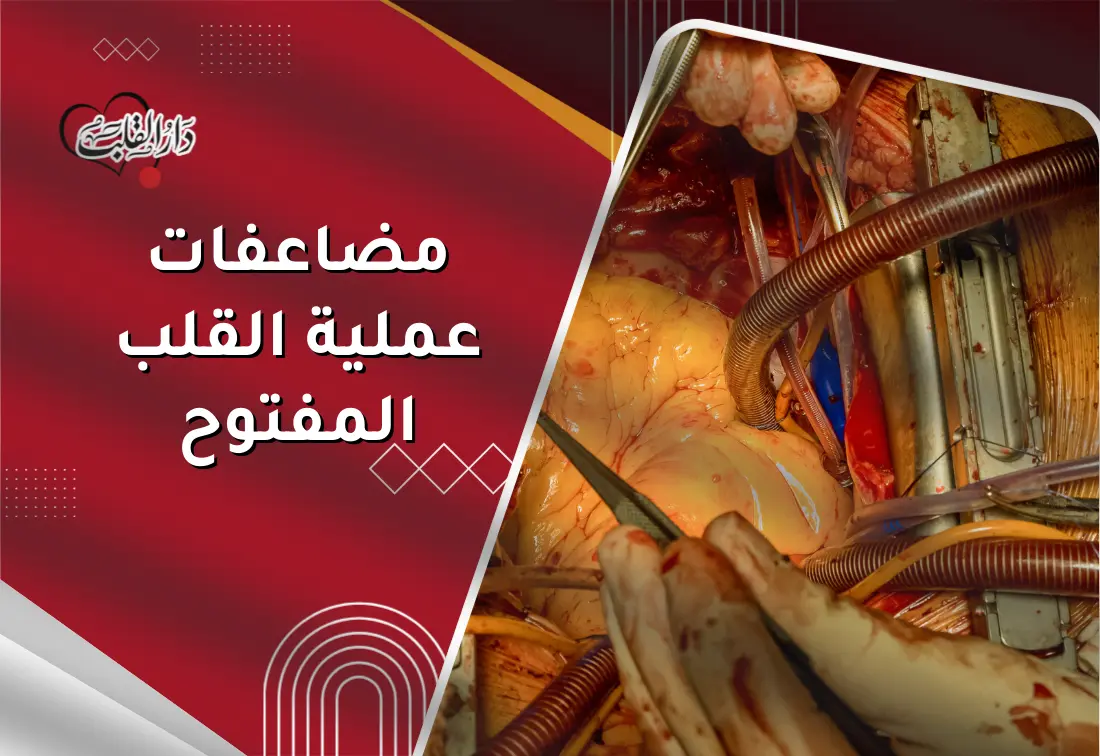
ماذا يحدث للجسم بعد عملية القلب المفتوح؟ وهل تسبب الجراحة مضاعفات خطيرة أو حتى الوفاة؟ هذا الدليل يجمع أهم ما يحتاجه أي مريض أو عائلة لاختيار القرار الصحيح: تعرف إلى طريقة إجراء العملية، مضاعفات عملية القلب المفتوح مضاعفات قصيرة الأمد طويلة الأمد، علامات الخطر، وكيفية الوقاية، ونصائح عملية وتوجيهات وتعليمات بعد جراحة قلب مفتوح حتى الوصول لتعافٍ آمن. ❤️
ما هي عملية القلب المفتوح؟
عملية القلب المفتوح هي جراحة تُجرى عبر شق بمنتصف الصدر للوصول إلى القلب لإصلاح مشكلة حرجة مثل تضيق الشرايين التاجية، عيوب الصمامات، أو مشكلات الأوعية القريبة، وقد يُستخدم جهاز تحويل مجرى القلب والرئة مؤقتًا لإيقاف القلب وإتاحة إصلاح دقيق أثناء الجراحة.
يرافق الإجراء تخدير عام، شق العظم وربط عظام الصدر عند الانتهاء لتبدأ مراحل التئام عظام القص، ومن الطبيعي الشعور ببعض الألم بعد العملية مع بروتوكول مُسيطر عليه لمسكنات الألم.
طريقة إجراء جراحة القلب المفتوح
تبدأ الخطة بتقييم شامل (دموي وقلب وصدر)، ثم التخدير ووضع القساطر، يلي ذلك فتح الصدر بعناية للوصول للقلب، وتتم القسطرة الجراحية أو إصلاح/استبدال الصمام أو ترقيع الشرايين حسب الحاجة، ثم إغلاق جرح الصدر بطبقات دقيقة مع أنابيب تصريف تقلل النزيف.
يتابع الفريق نظم القلب، ضغط الدموي، مستوى الأكسجة، ووظائف الأعضاء بشكل لحظي، وأثناء الانتقال من غرفة العمليات إلى العناية المركزة تُضبط الأدوية لمنع اضطراب نبضات القلب ودعم استقرار الدورة الدموية.
مضاعفات عملية القلب المفتوح: open-heart-surgery-complications
ليست كل المضاعفات متوقعة أو متساوية الخطورة؛ فهناك مضاعفات قصيرة الأمد وأخرى أقل شيوعاً لكنها أكثر أهمية، ويُحدِّد تاريخ المريض المرضي (السمنة، السكري، نوبة قلبية سابقة، سكتة دماغية سابقة) مدى خطورة المشهد.
السؤال الأهم ليس “هل تحدث المضاعفات؟” بل “ما مدى تأثيرها على نجاح العملية، وكيف نرصدها مبكرًا لنقلل الضرر ونستعيد انتظام نظم القلب والتنفس والتئام الجرح بأسرع وقت”.

مضاعفات قصيرة الأمد
- الإمساك يعد أحد الآثار الجانبية لمسكنات الألم التي يتم تناولها، إضافة إلى فقدان الشهية وتقلب المزاج والأرق وقلة التركيز ومشكلات الذاكرة مؤقتًا.
- ألم الصدر حول الشق وكدمات وانتفاخ خفيف في جرح الصدر، ويزول تدريجيًا مع ضبط المسكنات والعناية بالجرح.
- دوار خفيف وإرهاق عام وصعوبة بالتنفس عند المجهود، وهي أمور مؤقتًا تُدار ببرنامج تأهيل قلبي وتدرّج النشاط.
تنظيم الأدوية، شرب الماء بقدر كافٍ، وحركة مبكرة يقللان وطأة هذه “مضاعفات قصيرة الأمد” ويُسرّعان التعافي.
العدوى والجرح: ما يجب معرفته
- حدوث العدوى في جرح الصدر هو من مضاعفات الجراحة الأكثر شيوعاً لدى مرضى السكري والسمنة أو ضعف المناعة، وتظهر على شكل احمرار، ارتفاع حرارة، ألم شديد، تلوث الجرح بخروج إفرازات، أو رائحة غير طبيعية.
- التعرض للعدوى التنفسية (التهاب رئوي) وارد إذا طال رقود السرير أو لم تُمارَس تمارين التنفس، لذا يُنصح بجهاز التحفيز التنفسي وتمارين السعال الآمن لحماية الرئتين.
العناية بالجرح، نظافة اليدين، والمتابعة المبكرة عند ظهور علامات الاحمرار أو نزف غير مفسر هي خطوط الدفاع الأولى ضد أي عدوى.
النزيف وفقدان الدم
- النزيف الدموي بعد العملية قد يحتاج نقل دم أو منتجات دموية، ويجري الفريق مراقبة كمية التصريف واستقرار العلامات الحيوية باستمرار.
- نزف داخلي أو خارجي يستدعي إنذارًا مبكرًا، لذا يُراقَب ضغط الدم، سرعة النبض، وشحوب الجلد لتحديد الحاجة إلى تدخل سريع.
توازن السوائل، ضبط التجلط، وإيقاف الأدوية المميعة وفق خطة مدروسة يحد من فقدان الدم.
اضطراب نبضات القلب ونُظم التوصيل
- اضطراب نبضات القلب شائع في الأيام الأولى (مثل الرجفان الأذيني)، وغالبًا ما يكون مؤقتًا مع أدوية تُعيد انتظام نبضات القلب وتمنع والجلطات.
- عدم انتظام ضربات القلب قد يظهر كخفقان، دوخة، أو ضيق التنفس؛ المراقبة القلبية المتواصلة تُقلل مخاطر الجلطات والسكتة الدماغية.
في حالات نادرة، قد يلزم منظم مؤقت حتى يستعيد القلب انتظامه الطبيعي.
الجلطات، السكتة الدماغية، ونوبة قلبية
- والجلطات قد تتكوّن في الأطراف أو الرئة أو الأوعية القريبة من القلب، والتوقّي بالتحريك المبكر، الجوارب الضاغطة، ومضادات التخثر عند الحاجة يقلل الخطر.
- سكتة دماغية نادرة لكنها خطيرة؛ “عدم وضوح الكلام”، تدلي جانب من الوجه، ضعف مفاجئ بالذراع أو الساق، أو فقدان التوازن علامات طارئة لا تُهمَل.
- نوبة قلبية بعد العملية احتمال ضعيف لكنه وارد عند مرضى الشرايين المعقدة أو من لديهم قصور دموي شديد سابقًا.
الحساسية والتخدير: ما بين رد فعل تحسسي ومخاطر الجراحة العامة
- رد فعل تحسسي تجاه مواد التخدير أو المضادات ممكن لكنه غير شائع، ويُدار فوريًا داخل غرفة العمليات بالخطط المعروفة.
- مخاطر الجراحة العامة تشمل العدوى، النزيف، والجلطات، والحساسية، وارتفاع/انخفاض الضغط الدموي أثناء التخدير؛ الفريق يجهّز بروتوكولات استباقية لتقليلها.
سرد الحساسية الدوائية السابقة بدقة قبل العملية يحمي من مفاجآت غير ضرورية.
وظائف الأعضاء: الرئة، الكلى، البنكرياس
- الفشل الرئوي أو الالتهاب الرئوي قابلان للوقاية بالتمارين التنفسية والتدرّج في الجلوس والمشي وتقليل الركود.
- الفشل الكلوي قد يظهر عند كبار السن أو من لديهم مرض كلوي سابقًا، وغالبًا ما يتحسّن بالدعم، ونادرًا ما يحتاج غسيلًا قصير الأمد.
- التهاب البنكرياس الحاد نادر بعد الجراحة لكنه وارد ضمن “مخاطر الجراحة العامة”، ويُكتشف بأعراض ألم أعلى البطن وارتفاع إنزيمات خاصة.
تأثير العملية على الدماغ والذاكرة
- قد يلاحظ بعض المرضى اضطرابًا خفيفًا في الذاكرة أو التركيز لفترة قصيرة الأمد، نتيجة التخدير وتقلّبات التروية أثناء العملية.
- النوم الجيد، التغذية المتوازنة، وتمارين الاستذكار البسيطة تُسرّع عودة الصفاء الذهني، وغالبًا ما تتحسن الأعراض تلقائيًا.
أسباب تزيد المضاعفات
- السمنة، السكري، ضعف المناعة، أمراض الرئة المزمنة، وكبر السن تضعف حالة المريض وترفع صعوبة التعافي ويزيدان احتمال عدوى والتهابات الجرح.
- تاريخ السابقة من نوبة قلبية أو سكتة دماغية، أو إجراء جراحة قلبية سابقة، يرفع مخاطر النزف وضيق التنفس واضطراب النُظم.
- قلة الحركة، سوء التغذية، والتدخين عوامل تُبطئ التئام الجروح وتزيد عدم التئام عظام الصدر.
علامات لا تُهمل بعد الخروج
- ارتفاع حرارة، قشعريرة، احمرار أو تلوث الجرح، أو خروج إفرازات كريهة.
- ضيق التنفس المتزايد، ألم الصدر المتصاعد، خفقان مستمر، أو تورم الساقين.
- أعراض عصبية طارئة: عدم وضوح الكلام، ضعف مفاجئ بجانب من الجسم، دوار شديد، فقدان توازن.
ظهور أي علامة من هذه “علامات الخطر” يستدعي مراجعة فورية دون انتظار.
هل عملية القلب المفتوح تسبب الوفاة؟
احتمال الوفاة موجود نظريًا في أي جراحة كبرى، لكنّه منخفض في الحالات الاختيارية مع فريق خبير وخطة دقيقة، ويتأثر بعمر المريض، شدة المرض، ومدى كفاءة التحضير وما بعد العملية.
الأهم أن فوائد العملية (رفع التروية، تخفيف الأعراض، حماية عضلة القلب) تفوق مخاطرها لدى من أوصى لهم الفريق بإجرائها، ومع المتابعة الدقيقة يصبح “نجاح العملية” هو القاعدة لا الاستثناء.
كيف نقلل مخاطر الجراحة؟
- تحضير مُحكم ما قبل العملية: ضبط السكري والضغط والكولسترول، إيقاف التدخين، ومعالجة بؤر العدوى.
- تواصل واضح مع الفريق: سرد الحساسية، الأدوية، والأمراض المزمنة، واتباع تعليمات الصيام والدواء الخاصة بالتخدير.
- ما بعد العملية: تحريك مبكر، تمارين تنفس، عناية صارمة بالجرح، غذاء غني بالبروتينات لتحسين التئام الأنسجة.
أهم تعليمات ما بعد جراحة القلب المفتوح
تتمحور حول العناية بالجرح، التحكم بالألم، تمارين التنفس، الحركة التدريجية، الالتزام بالأدوية والمتابعة، ورصد علامات الخطر مبكرًا للحصول على تعافٍ آمن وسريع. باتباع خطة واضحة خلال 6–12 أسبوعًا يمكن استعادة النشاط اليومي بثقة وتقليل المضاعفات.
ما بعد العملية مباشرة
بعد الجراحة يُنقل المريض للعناية المركزة ثم الجناح، مع مراقبة العلامات الحيوية، أنابيب التصريف، وتنظيم الألم والتنفس. يستمر التعب والنعاس وتقلب الشهية أيامًا؛ هذا طبيعي ويتحسن تدريجيًا مع الحركة والغذاء السليم.
العناية بجرح الصدر
- إبقاء الجرح نظيفًا وجافًا، والتربيت بلطف بعد الاستحمام عند السماح بذلك، دون فرك أو استخدام مراهم/كريمات إلا بتوجيه طبي.
- تغيير الضمادات حسب التعليمات، ومراقبة الاحمرار، السخونة الموضعية، الألم المتزايد، الإفرازات أو الرائحة غير المعتادة.
- حماية الندبة من الشمس 6–12 شهرًا لتقليل التصبغ، وارتداء ملابس قطنية فضفاضة لا تحتك بالجرح.
التحكم بالألم بأمان
- تناول المسكنات الموصوفة في مواعيدها، وعدم إضافة أدوية من تلقاء النفس.
- الهدف إبقاء الألم “محتملًا” للسماح بالمشي وتمارين التنفس؛ فالحركة تُسرّع التعافي وتقلل الجلطات.
- معالجة الإمساك المرافق للمسكنات بزيادة السوائل والألياف حسب الإرشاد، مع ملينات يوصي بها الطبيب عند الحاجة.
تمارين التنفس والرئة
- استعمال جهاز التحفيز التنفسي بانتظام، والتنفس العميق 10 مرات كل ساعة أثناء الاستيقاظ.
- السعال الآمن “مع احتضان وسادة” على الصدر لدعم العظم وتسهيل إخراج البلغم.
- الجلوس والمشي المبكران يقللان احتقان الرئة ويحسّنان الأكسجة.
الحركة والنشاط البدني
- البدء بالمشي داخل المنزل من اليوم الأول في الجناح أو حسب توجيه الفريق، مع زيادة المدة والمسافة تدريجيًا يومًا بعد يوم.
- تجنب رفع الأثقال، الدفع/السحب، وصعود الدرج المتكرر في الأسابيع الأولى؛ ارفع الحد الأقصى تدريجيًا حتى 2–3 كغ خلال 6 أسابيع.
- لا تَستخدم الذراعين لدفع الجسم من المقعد؛ اعتمد على الساقين واطلب مساعدة عند النهوض في البداية.
وضعيات النوم والراحة
- النوم على الظهر أو الجانب المريح مع وسادة إضافية لرفع الجزء العلوي وتقليل ضيق النفس.
- تجنب النوم على البطن حتى يلتئم عظم القص، واستخدم وسائد لدعم الذراعين لتخفيف شد الصدر.
- ثبّت مواعيد النوم والاستيقاظ لتقليل تقلبات المزاج وتحسين التعافي الذهني.
التغذية والترطيب
- وجبات صغيرة متكررة لتجاوز فقدان الشهية الأولي، مع بروتينات عالية الجودة لدعم التئام الأنسجة.
- الإكثار من الخضار، الفواكه، الحبوب الكاملة، والدهون الصحية، وتقليل الملح والسكريات والمقليات.
- شرب الماء بانتظام ما لم تُفرض قيود سوائل، والمتابعة مع اختصاصي تغذية قلبي عند الحاجة.
الأدوية والمتابعة
- الالتزام بأدوية القلب (مضادات صفائح/مميعات، خافضات الدهون، ضغط/سكر) وفق الوصفة دون إسقاط جرعات.
- ترتيب علبة للأدوية وجدول يومي، وإبلاغ الطبيب عن أي آثار جانبية كالنزيف أو الكدمات الزائدة.
- مواعيد متابعة منتظمة خلال 1–2 أسبوع بعد الخروج ثم وفق الخطة، مع فحوص مخبرية وصور حسب الحالة.
العناية بموقع الساق إن أُخذ منها وريد
- رفع الساق عند الجلوس لتقليل التورم، وارتداء الجوارب الضاغطة إذا طُلب ذلك.
- مراقبة شد الجلد، الاحمرار، أو إفرازات الجرح، والحفاظ على نظافته وجفافه.
الممنوعات في الأسابيع الأولى
- حمل الأوزان الثقيلة، الرياضات العنيفة، دفع عربات ثقيلة، أو حركات التواء مفاجئة للصدر.
- القيادة عادةً حتى 4–6 أسابيع، أو حتى سماح الطبيب؛ لأن رد الفعل قد يكون أبطأ والقصّ قيد الالتئام.
- التدخين والنرجيلة والكحول؛ تؤخر الالتئام وترفع خطر عدم انتظام ضربات القلب والمضاعفات.
متى أطلب إسعافًا فورًا؟
- حرارة أعلى من 38 مع قشعريرة، أو تدهور سريع في جرح الصدر (احمرار شديد، صديد، رائحة).
- ألم الصدر الشديد الجديد أو المتفاقم، ضيق نفس مفاجئ أو متزايد، تورم/ألم الساقين غير المعتاد.
- خفقان شديد مع دوار أو إغماء، أو علامات عصبية: عدم وضوح الكلام، تدلي الوجه، ضعف مفاجئ بذراع/ساق.
القيادة، العمل، السفر، والعلاقة
- القيادة: بعد 4–6 أسابيع عادةً وبعد وقف المسكنات المؤثرة، وبتأكيد الطبيب.
- العمل: مكتبيًا بعد 6–8 أسابيع غالبًا؛ البدني يحتاج وقتًا أطول وخطة عودة تدريجية.
- السفر: تجنّب الرحلات الطويلة أول 3–4 أسابيع، ثم تحرّك كل ساعة واشرب ماءً كافيًا بعد استشارة الطبيب.
- العلاقة الزوجية: عودة تدريجية عادة بعد 4–6 أسابيع عندما يصبح صعود طابقين دون أعراض ممكنًا وبموافقة الطبيب.
إعادة التأهيل القلبي
- برنامج منظم متعدد التخصصات يضم تمارين آمنة، تثقيفًا غذائيًا، دعمًا نفسيًا، وضبط عوامل الخطر.
- يحسّن القدرة الوظيفية، يقلل اضطراب نبضات القلب والمضاعفات، ويُسرّع العودة للنشاط اليومي بثقة.
ضبط عوامل الخطر على المدى البعيد
- الامتناع التام عن التدخين، وضبط ضغط الدم، السكري، والكوليسترول ضمن الأهداف العلاجية.
- وزن صحي ونشاط بدني منتظم 150 دقيقة أسبوعيًا موزعة على أيام، وفق توصية البرنامج القلبي.
- إدارة التوتر بالنوم الكافي، تمارين التنفس، والدعم الأسري أو النفسي عند الحاجة.
جدول تعافٍ مقترح (قد يختلف حسب الحالة)
- الأسبوع 1: مشي قصير متكرر داخل المنزل، تمارين تنفس، عناية يومية بالجرح، تنظيم الألم.
- الأسبوعان 2–3: زيادة المشي خارج المنزل لمسافات أطول، تخفيف المسكنات تدريجيًا، متابعة أولى.
- الأسابيع 4–6: بدء أنشطة يومية أوسع، التفكير بالقيادة والعمل المكتبي عند الاستقرار، تقييم نظم القلب.
- الأسابيع 6–12: رفع اللياقة تدريجيًا عبر التأهيل القلبي، استئناف أغلب الأنشطة مع تحسن التحمل والجرح.
تلميحات عملية صغيرة
- احمل وسادة صغيرة لدعم الصدر أثناء السعال أو السيارة.
- دوّن وزنك يوميًا صباحًا لرصد احتباس السوائل المبكرًا.
- احتفظ بقائمة أدوية مُحدّثة واسم الطوارئ للرجوع السريع.
- أبعد الحيوانات الأليفة عن الجرح، واغسل اليدين دائمًا قبل العناية به.
هذه الإرشادات عامة ولا تغني عن خطة الفريق الجراحي؛ فلكل مريض خصوصية تتعلق بنوع الإجراء والحالة الصحية. أي عرض جديد أو قلق يستلزم تواصلًا مباشرًا مع مزود الرعاية.
إذا كانت هناك حاجة لخطة متابعة أو برنامج إعادة تأهيل قلبي، يسعد فريق دار القلب بتقديم رعاية احترافية تضع سلامة المريض أولًا، مع احترام الكرامة والخصوصية وتطبيق أحدث التوصيات العالمية. وللاستفسار أو حجز موعد عبر صفحة التواصل الرسمية
إدارة الألم بذكاء
- الهدف ليس غياب الألم تمامًا بل إبقاؤه ضمن مستوى محتمل يسمح بالحركة والتمارين، لأن الحركة تقلل الجلطات وتحسن التنفس.
- تجنُّب الإفراط في المسكنات يمنع آثار جانبية كالنعاس الشديد أو الإمساك، ومع ذلك فالإمساك “يعد أحد الآثار الجانبية لمسكنات الألم التي يتم تناولها” ويمكن الحد منه بالسوائل والألياف.
خطوات العناية بالجرح
- غسل اليدين قبل لمس الضمادة، ومراقبة أي احمرار أو نزف أو تورم غير معتاد.
- إبقاء الجرح جافًا وفق التعليمات، وتغيير الضمادات بمواعيدها، وتجنّب الملابس الضيقة التي تحتك بالجرح.
- الحذر من “عدم التئام” في مرضى السكري والسمنة، والمتابعة المبكرة عند الشك تُقلل الحاجة لأي تدخل لاحق.
متى يعود التنفس لطبيعته؟
- بعد أيام، يتحسن النفس مع المشي وتمارين محفز التنفس، ويخف ضيق التنفس تدريجيًا.
- يُنصح بالتوقف لالتقاط الأنفاس عند التعب دون إجهاد، مع رفع الرأس أثناء النوم لتسهيل التهوية الرئوية.
نشاط آمن دون مبالغة
- رفع الأثقال محظور في الأسابيع الأولى لحماية التئام عظام الصدر، والعودة للقيادة والعمل المكتبي عادة خلال 6–8 أسابيع حسب التقدم.
- برنامج التأهيل القلبي يُعيد اللياقة عبر مراحل، ويقلل اضطراب نبضات القلب، ويحسن الثقة والحالة المزاجية.
متى يزول الخطر بعد عملية القلب المفتوح؟
يعد الخطر بعد عملية القلب المفتوح أكثر وضوحًا في الأسابيع الأولى حيث تكثر احتمالية حدوث مضاعفات مثل النزيف أو اضطراب نبضات القلب أو عدوى جرح الصدر. لكن مع مرور الوقت وانتظام ضربات القلب ومتابعة حالة المريض عبر الفحوصات الطبية من قبل أطباء مختصين في طب القلب يقل مستوى المخاطر تدريجيًا. عادة ما يزول الخطر الكبير بعد 6 إلى 12 أسبوعًا إذا لم تحدث مضاعفات الجراحة مثل السكتة الدماغية أو الفشل الكلوي أو الالتهاب الرئوي.
هل عملية القلب المفتوح تسبب الوفاة
تُعتبر عملية القلب المفتوح من أشهر جراحات الصدر الكبرى، وقد يتساءل البعض: هل يمكن أن تؤدي إلى الوفاة؟ الحقيقة أن الأمر يعتمد على طريقة إجراء العملية، عمر المريض، حالته الصحية، ووجود أمراض مزمنة مثل السمنة أو السكري. مخاطر الوفاة موجودة لكنها نادرة نسبيًا عند اتباع بروتوكولات التخدير والوقاية من العدوى. معدل نجاح العملية مرتفع، بينما ترتبط حالات الوفاة غالبًا بمضاعفات مثل النزيف الحاد أو الجلطات الدموية أو ضعف وظائف الأعضاء الحيوية.
الممنوعات بعد عملية القلب المفتوح
بعد العملية هناك قائمة من الممنوعات لتفادي المضاعفات، أهمها تجنب التدخين لأنه يضعف الدورة الدموية، والابتعاد عن المجهود البدني الشاق الذي قد يؤثر على التئام عظام الصدر. يُمنع تناول أطعمة غنية بالدهون الضارة التي قد تسبب اضطرابًا في ضغط الدم أو تضرر الأوعية الدموية. كما يجب تجنب إهمال علاج الالتهابات أو علامات تلوث الجرح مثل الاحمرار أو إفرازات القيح. التزام المريض بهذه التعليمات يقلل من حدوث المضاعفات الشائعة مثل ضيق التنفس أو عدم انتظام نبضات القلب.
مضاعفات عملية القلب المفتوح لكبار السن
كبار السن أكثر عرضة لحدوث مضاعفات العملية بسبب ضعف المناعة وصعوبة التعافي. من أبرز المخاطر الشائعة لديهم: العدوى بالجرح، فقدان الذاكرة المؤقت، أو الاضطراب الدموي الناتج عن تناول مسكنات الألم. قد يعانون أيضًا من السكتة الدماغية أو الفشل الكلوي الحاد. عوامل مثل الإصابة السابقة بـ نوبة قلبية أو أمراض الرئة تزيد احتمالية حدوث مضاعفات قصيرة الأمد، ما يجعل متابعة المريض من قبل الفريق الطبي أمرًا أساسيًا.
مضاعفات عملية القلب المفتوح لمرضى السكري
مرضى السكري أكثر عرضة للإصابة بـ العدوى وتأخر التئام الجروح بسبب ضعف الدورة الدموية وصعوبة التئام جرح الصدر. كذلك قد يزداد خطر حدوث التهابات البنكرياس أو تضرر الأوعية القريبة. ومن أبرز المضاعفات المحتملة: النزف، الفشل الكلوي، عدم انتظام ضربات القلب، والمضاعفات الرئوية مثل صعوبة التنفس. ضعف المناعة عند مرضى السكري قد يؤدي إلى الاستجابة التحسسية تجاه بعض الأدوية أو المواد المستخدمة أثناء الجراحة.
علامات فشل عملية القلب المفتوح
هناك علامات تحذيرية تشير إلى فشل العملية أو حدوث مضاعفات خطيرة، منها:
- ضيق في التنفس وصعوبة القيام بالمجهود البسيط
- استمرار ألم الصدر أو زيادته بمرور الوقت
- نزف متكرر أو إفرازات من جرح العملية
- عدم وضوح الكلام أو فقدان التوازن، وهي مؤشرات على سكتة دماغية
- تورم الساقين أو البطن بسبب فشل القلب في ضخ الدم بكفاءة
- الاحمرار والتورم في مكان العملية مما يشير إلى حدوث العدوى
كم يعيش الإنسان بعد عملية القلب المفتوح
مدة الحياة بعد عملية القلب المفتوح تختلف حسب الحالة الصحية ومدى تأثيرها على وظائف القلب. معظم المرضى يعيشون حياة طبيعية لسنوات طويلة إذا التزموا بالعلاج وابتعدوا عن الممنوعات. نسبة نجاح العملية مرتفعة، ومع السيطرة على عوامل الخطر مثل التدخين، السمنة، والسكري يمكن أن يعيش المريض أكثر من 10–15 عامًا دون مشاكل كبيرة. أما مخاطر الجراحة العامة فهي مرتبطة بعدم التزام المريض بنمط حياة صحي أو إهمال متابعة الفحوصات الطبية الدورية.
لماذا دار القلب؟
رعاية من القلب للقلب: فلسفة إنسانية تضع الكرامة والحقوق في المقدمة، مع تواصل واضح ولغة بسيطة تُبدد القلق وتُحسن التجربة.
- طب قائم على الدليل: بروتوكولات محدثة وتوصيات عالمية في كل خطوة من التحضير إلى التعافي، لتقليل المخاطر وتعظيم فرص النجاح.
- فريق متناغم متعدد التخصصات: جراحة، تخدير، عناية مركزة، وتأهيل قلبي يعملون كجسد واحد لضمان سير العملية بسلاسة.
- تكنولوجيا دقيقة: تشخيص متقدم وصور عالية الدقة وخطط علاج شخصية مدعومة ببيانات موثوقة لمواءمة الإجراء مع حالة المريض.
- أمان مُحكم: سياسات صارمة لمكافحة العدوى، ضبط سكر وضغط ما قبل وبعد الجراحة، وعناية متخصصة بجرح الصدر لتسريع الالتئام.
- متابعة ذكية: نظام لإدارة بيانات المرضى بسرية، تذكير بالمواعيد، ومراقبة مؤشرات التعافي لاتخاذ قرارات سريعة عند الحاجة.
- تأهيل قلبي فعّال: برنامج تدريجي للحركة والتنفس والتغذية والدعم النفسي يُسرّع العودة للحياة اليومية بثقة.
- قرار مشترك بلا تعقيد: شرح البدائل والمخاطر والفوائد بنبرة شفافة، واحترام رغبات المريض وأهدافه الصحية.
- نتائج تُقاس: التركيز على ما يهم المريض فعلًا؛ ألم أقل، إقامة أقصر، وتعافٍ أسرع بنِسب مضاعفات منخفضة قدر الإمكان.
- تواصل سهل وداعم: استفسار، حجز، ومتابعة عبر قنوات رسمية سريعة الاستجابة، دون التطرق لأسعار داخل المحتوى.
للاستفسار وحجز تقييم أولي:
- صفحة التواصل: https://daralqalb.com/about-us/contact-us/
الفرق بين المضاعفات والتحذيرات الطبيعية
- المٌ أو وجع بسيط حول جرح الصدر، تقلب مزاج خفيف، أرق، وإرهاق عام تعد ظواهر طبيعية قصيرة الأمد.
- بالمقابل، نزف مستمر، ألم الصدر الشديد المتزايد، سعال مع بلغم متغير اللون، أو ضيق التنفس المتفاقم مؤشرات تستدعي تقييماً سريعًا.
إشارات عصبية يجب الانتباه لها
- عدم وضوح الكلام، صعوبة فهم الكلام، أو تدلي زاوية الفم قد تشير إلى حدث دماغي طارئ.
- الاضطراب المفاجئ في الاتزان أو الرؤية أو الإغماء مع خفقان يستدعي إسعافًا فوريًا.
الأسئلة الشائعة بعد جراحة القلب المفتوح
ما هي علامات فشل عملية القلب المفتوح؟
ألم صدر متزايد لا يتحسن بالمسكنات، ضيق نفس متفاقم، حرارة واحمرار/إفرازات من جرح الصدر، تورم الساقين، دوار أو إغماء، وخفقان مستمر تعد إشارات إنذار مبكر.
ظهور أعراض عصبية مثل صعوبة الكلام أو ضعف مفاجئ بطرف واحد يستدعي إسعافًا فوريًا.
ما هي الآثار الجانبية لعملية جراحة مجازة القلب؟
ألم حول الجرح، تعب عام، فقدان شهية وإمساك، اضطراب نوم وتقلبات مزاجية، وخدر/تورم بالساق المأخوذ منها الوريد.
قد يظهر خفقان عابر أو دوار خفيف في الأيام الأولى ويتحسن مع التأهيل.
ما هي عيوب إجراء عملية القلب المفتوح؟
شق عظم القص ونقاهة أطول مقارنةً بالتدخلات عبر القسطرة، مع احتمال عدوى الجرح أو نزف وندبة جراحية.
رغم ذلك تمنح فائدة طويلة الأمد لمرضى مرض الشرايين المتعددة أو الحالات المعقدة.
متى يزول الخطر بعد عملية القلب المفتوح؟
ينخفض الخطر تدريجيًا خلال 6–12 أسبوعًا، وتُعد الأشهر الثلاثة الأولى الأهم للمتابعة والوقاية.
بعدها يرتبط الأمان بالالتزام بالأدوية والتأهيل وضبط عوامل الخطر.
ما هي أسباب الوفاة بعد عملية القلب المفتوح؟
نزف شديد، عدوى عميقة، سكتة دماغية أو جلطة، فشل ضخ قلبي حاد، أو مضاعفات تخدير في مرضى مرتفعي الخطورة.
تقل النسبة كثيرًا في العمليات الاختيارية ومع تحضير ومتابعة دقيقين.
كيف أعرف أن عملية القلب المفتوح ناجحة؟
زوال أو تحسن ألم الذبحة وضيق النفس، زيادة القدرة على المجهود، والتئام جيد للجرح دون عدوى.
تؤكد فحوص المتابعة (مثل الإيكو/رسم القلب/اختبارات المعمل) جودة النتيجة حسب خطة الطبيب.
كم من السنوات يعيش صاحب عملية القلب المفتوح؟
كثير من المرضى يعيشون 10–20 عامًا أو أكثر، وتتباين المدة حسب العمر وصحة العضلة ونمط الحياة والالتزام العلاجي.
النتائج تتحسن مع الإقلاع عن التدخين وضبط الضغط والسكري والكوليسترول.
ما هي أخطر عملية جراحية للقلب؟
تُعد عمليات تسلخ الأبهر الحاد والإجراءات المركبة أو الإعادات المعقدة من الأعلى مخاطرة.
تقل المخاطر بوضوح داخل المراكز المتخصصة ومع فرق خبيرة.
ما هي الممنوعات بعد عملية القلب المفتوح؟
رفع الأثقال والدفع/السحب القوي، القيادة المبكرة، النوم على البطن، وترطيب الجرح قبل السماح بذلك.
الامتناع التام عن التدخين والكحول، وتجنّب المجهود العنيف أول 6–8 أسابيع.
هل يمكن أن تضعف عضلة القلب بعد عملية القلب المفتوح؟
قد تكون العضلة ضعيفة مسبقًا وتتحسن بعد استعادة التروية، وقد يحدث ضعف مؤقت يتحسن بالتدريج مع الأدوية والتأهيل.
المتابعة تحدد الاحتياج لتعديل العلاج.
هل يمكن أن يتوقف القلب أثناء جراحة القلب المفتوح؟
نعم في معظم الحالات يُوقف القلب مؤقتًا بطريقة آمنة مع جهاز قلب-رئة، ويُعاد تشغيله بعد إتمام الإصلاح.
في بعض العمليات تُجرى المجازة على قلب نابض وفق تقدير الفريق.
ما هي مضاعفات عملية القلب المفتوح؟
نزف، عدوى جرح الصدر، اضطراب نبضات، جلطة/سكتة، مضاعفات رئوية أو كلوية مؤقتة، وألم وصعوبات نوم في البداية.
تُدار غالبها ببروتوكولات واضحة وتتحسن مع الوقت.
هل يرجع الإنسان طبيعي بعد عملية القلب المفتوح؟
نعم، يعود معظم المرضى لمعظم الأنشطة خلال 6–12 أسبوعًا مع تحسن القدرة الوظيفية ونوعية الحياة.
الالتزام بالتأهيل والعلاجات يُسرّع العودة الكاملة.
متى يستطيع مريض القلب المفتوح النوم على جنبه؟
غالبًا بعد 3–4 أسابيع وفق مستوى الألم والتئام القص، مع استخدام وسائد لدعم الصدر والكتف.
اختيار الجانب الأكثر راحة ومراجعة الطبيب عند الشك.
ماذا يحدث إذا فشلت عملية القلب؟
تُحدَّد المشكلة وتُعالَج بحسب السبب؛ قد يلزم دواء، قسطرة تداخلية، دعم ميكانيكي مؤقت، أو إعادة جراحة.
التشخيص المبكر يقلل المضاعفات ويحسّن فرص التصحيح.
كم نسبة الوفاة في عملية القلب المفتوح؟
منخفضة في الحالات الاختيارية ومنخفضة الخطورة (تقارب 1–3%)، وترتفع مع الطوارئ والأمراض المصاحبة.
تتأثر النسبة بعمر المريض وقوة العضلة وخبرة الفريق.
هل مريض القلب عمره قصير؟
ليس بالضرورة؛ التحكم بالعوامل القابلة للتعديل والالتزام بالعلاج قد يطيل العمر ويحسن الجودة.
الوقاية الثانوية تصنع فارقًا كبيرًا.
ما هو العمر المناسب لعملية القلب المفتوح؟
لا يُحسم بالعمر وحده بل بالحاجة الطبية والتوازن بين المخاطر والفائدة؛ تُجرى من الطفولة حتى الشيخوخة عند الضرورة.
التقييم الشامل هو الفيصل.
ما هي أخطر عمليات القلب المفتوح؟
إصلاح تسلخ الأبهر الحاد، الإجراءات المتعددة المتزامنة، وإعادات الجراحة مع التصاقات شديدة تُعد أعلى مخاطرة.
اختيار مركز خبير يحدّ كثيرًا من المخاطر.
متى نعرف أن عملية القلب المفتوح نجحت؟
عادة خلال 6–8 أسابيع الأولى عند تحسن الأعراض والقدرة على الجهد واطمئنان فحوص المتابعة.
استدامة التحسن على المدى البعيد تعني نجاحًا وظيفيًا حقيقيًا.
هل تفقد العضلات بعد جراحة القلب المفتوح؟
قد يحدث فقد بسيط بالكتلة العضلية نتيجة الرقود وفقد الشهية، ويُستعاد عبر تغذية بروتينية وتمارين تأهيل تدريجية.
المشي المبكر وبرنامج إعادة التأهيل يمنعان الهزال ويحسّنان اللياقة.
دار القلب… رعاية من القلب للقلب
في دار القلب، الرؤية واضحة: احترام كرامة وحقوق المرضى، واتباع أحدث توصيات طب القلب عالميًا، مع أجهزة تشخيص دقيقة وبرنامج آمن لإدارة بيانات المرضى لضمان متابعة أفضل.
فريقنا متناغم ومؤهل بأعلى المستويات النظرية والعملية، ما يقلل مخاطر الجراحة العامة، يعزز نجاح العملية، ويُسرّع التعافي وفق خطة شخصية لكل حالة.
كيف يبدأ التواصل؟
الخطوة الأولى تقييم شامل وخطة واضحة بلا تعقيد؛ للاستفسار أو حجز زيارة تقييم دون ذكر أسعار يمكن استخدام صفحة التواصل الرسمية:
- موقع دار القلب: https://daralqalb.com/about-us/contact-us/
- إنستغرام: https://www.instagram.com/shoeib_clinic/
- فيسبوك: https://www.facebook.com/drosamacardio/
خلاصة عملية
- مضاعفات عملية القلب المفتوح open-heart-surgery-complications موجودة لكنها قابلة للإدارة والوقاية عندما تُكتشف مبكرًا ويُتبع بروتوكول دقيق.
- الالتزام بالأدوية، الحركة المبكرة، تغذية غنية بالبروتينات، والعناية بالجرح تُسرّع التعافي وتقلل العدوى.
- الإبلاغ الفوري عن أي علامات غير معتادة مثل نزف، احمرار شديد، تورم الساق، عدم انتظام ضربات القلب، أو أعراض عصبية يحفظ النتيجة ويمنع التدهور.
المضاعفات بعد عملية القلب المفتوح open-heart-surgery-complications ممكنة لكنها ليست مُحتَّمة، واحتمال حدوثها يتأثر بعمر المريض، حالته الصحية، نوع الجراحة، وخبرة الفريق الطبي، كما أن رصد العلامات المبكرة والتصرف السريع يرفع فرص التعافي ويقلل مخاطر الوفاة.
